患者さん ごめんなさい…燃え尽きる医師 なぜ異変は起きたのか

もう何日、病院にいるのだろう…
最後に陽の光を浴びたのはいつだっけ?
頭の中に黒いもやがかかっている感じ。
どうして、こんなことにー
3年目の医師に、なぜ異変は起きたのか。
その告白を聞いた。
(ネットワーク報道部記者 杉本宙矢)
最後に陽の光を浴びたのはいつだっけ?
頭の中に黒いもやがかかっている感じ。
どうして、こんなことにー
3年目の医師に、なぜ異変は起きたのか。
その告白を聞いた。
(ネットワーク報道部記者 杉本宙矢)
12月9日(土)「おはよう日本」7時台で放送しました
配信期限 :12/16(土) 午前7:30 まで

“僕には能力がない”
患者さんにとって不幸だったのは、僕に“能力がない”ことでした。
治療の仕方が浮かばず。
僕が担当したばっかりに、元気になれないままかもしれない。
先輩たちは優秀でした。彼らが主治医だったらよかったのに、と思いました。
僕は最低限の仕事も精一杯。睡眠時間を削っても、追いつかなかったのです。
治療の仕方が浮かばず。
僕が担当したばっかりに、元気になれないままかもしれない。
先輩たちは優秀でした。彼らが主治医だったらよかったのに、と思いました。
僕は最低限の仕事も精一杯。睡眠時間を削っても、追いつかなかったのです。
「100点を取るのが当たり前」
昔からの取り柄は、サボらず、コツコツとやることでした。
小学校から「皆勤賞」。ほかの人がどうしていようが、勉強に打ち込みました。
“100点を取るのが当たり前”
医学部に入り、自分に厳しくするのには慣れていました。
小学校から「皆勤賞」。ほかの人がどうしていようが、勉強に打ち込みました。
“100点を取るのが当たり前”
医学部に入り、自分に厳しくするのには慣れていました。

卒業後の2年間の初期研修は、つらいこともありましたが、同期と飲みに行ったりしてやりすごしながら、いろんな診療科で学びました。
このとき出会った先輩の姿に憧れて、3年目からは、心臓と血管の病気を専門にする「循環器内科」を目指すことにしました。
研修の最後の頃、同期と一緒に参加した催しで、こんな目標を書きました。
「一人前の医師になる」
このとき出会った先輩の姿に憧れて、3年目からは、心臓と血管の病気を専門にする「循環器内科」を目指すことにしました。
研修の最後の頃、同期と一緒に参加した催しで、こんな目標を書きました。
「一人前の医師になる」

そして3年目。門をたたいたのは、高い医療水準をうたう病院でした。
実際、この病院は、優秀な先輩ばかりです。
厳しいのは覚悟していました。休日出勤だろうが、睡眠時間を削ろうが、「今は“修行期間”なんだから」と思っていました。
実際、この病院は、優秀な先輩ばかりです。
厳しいのは覚悟していました。休日出勤だろうが、睡眠時間を削ろうが、「今は“修行期間”なんだから」と思っていました。
起きた異変
とにかく覚えることが多かったです。机上の勉強より手技が多いし、主治医も初めて任されました。
朝7時から病棟を回って診察し、午前中は専門治療の訓練。血管に細い管を入れるカテーテル治療は基礎の基礎。でも、僕にはままなりませんでした。高校生からこまめにつけてきた日記に、当時のことも書いていました。
朝7時から病棟を回って診察し、午前中は専門治療の訓練。血管に細い管を入れるカテーテル治療は基礎の基礎。でも、僕にはままなりませんでした。高校生からこまめにつけてきた日記に、当時のことも書いていました。
4月3日
「難しかったなあ。バルーンも入らなかった。反省して次へ」
4月6日
「所見かき終わらん!やることやっておかないと厳しい未来が待ってそう」
4月7日
「フローチャートを作っておくのとテンプレ入れておこう。削れる時間を削っていかないとな」
「難しかったなあ。バルーンも入らなかった。反省して次へ」
4月6日
「所見かき終わらん!やることやっておかないと厳しい未来が待ってそう」
4月7日
「フローチャートを作っておくのとテンプレ入れておこう。削れる時間を削っていかないとな」
午後は救急の患者さんを診て、夕方はスタッフ間のカンファレンスで反省会。19時前に夕食を胃にかき込んだかと思うと、それから22時ごろまで病棟での診察が続き、ひと段落すると検査室の硬いベッドで横になります。午前2時、3時に目が覚めて、たまったカルテの記録などを整理しているうちに、また朝が来るんです。
“まだまだダメだ”
“自分には足りていない”
わずか30分の通勤時間も惜しいと思い、家に帰らない生活が続きました。
勤務記録を見て驚いたんです。
“まだまだダメだ”
“自分には足りていない”
わずか30分の通勤時間も惜しいと思い、家に帰らない生活が続きました。
勤務記録を見て驚いたんです。
5月10日
「4月の残業時間が200hでびっくりした。過労死してもおかしくないレベルだ」
「4月の残業時間が200hでびっくりした。過労死してもおかしくないレベルだ」
いわゆる「過労死ライン」とされるのは月80時間。その2.5倍ですね。けれど、5月になっても休むことはありませんでした。
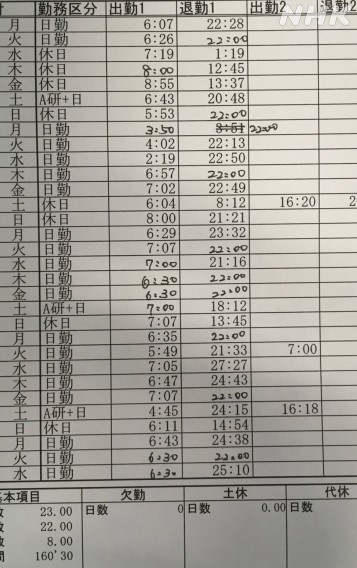
徐々に異変が現れました。
5月11日
「わからないことだらけで、人に優しくするのが難しくなってる」
5月12日
「いっぱいいっぱいになってきた」
「わからないことだらけで、人に優しくするのが難しくなってる」
5月12日
「いっぱいいっぱいになってきた」
自分ではあまり気づけませんでしたが、仕事に抜けが出てきていました。看護師さんに声を荒げることもありました。スキルが足りない恥ずかしさから「患者さんに申し訳ない」と自分を責めていました。
ゴールデンウイークになんとか1日だけ早めに仕事を切り上げ、映画館に行ったんです。毎年楽しみにしているシリーズ物の映画でした。
だけど、この日はおかしくて。一緒に行った友達は笑っていたんですけど、僕には全然面白くない。内容がじゃなくて、「面白い」という感情がわからなかったんです。
限界は近づいていました。
ゴールデンウイークになんとか1日だけ早めに仕事を切り上げ、映画館に行ったんです。毎年楽しみにしているシリーズ物の映画でした。
だけど、この日はおかしくて。一緒に行った友達は笑っていたんですけど、僕には全然面白くない。内容がじゃなくて、「面白い」という感情がわからなかったんです。
限界は近づいていました。
5月18日
「仕事やめたい」
「仕事やめたい」
そして5月下旬、日記が書けなくなりました。
モノクロの世界
このとき、自分はまだ幸運だったと思います。
6月に入って、たまたま上司と二人きりになる場面がありました。そこでぽろっと、「しんどいです…」と言ったんです。上司はすぐに対応してくれました。その日のうちに、メンタルクリニックを受診し、休職することとなりました。
ただ、休んだ直後が、もう一段苦しかったんです。
6月に入って、たまたま上司と二人きりになる場面がありました。そこでぽろっと、「しんどいです…」と言ったんです。上司はすぐに対応してくれました。その日のうちに、メンタルクリニックを受診し、休職することとなりました。
ただ、休んだ直後が、もう一段苦しかったんです。

数日の間は、それまでの睡眠不足を補うように寝続けました。少し経つと、何もしていない自分にいらだちを覚えてきました。
趣味もない。気力も起きない。将来のビジョンもない。ただただ同じような毎日。
世界がモノクロに見えました。
結局、その病院は退職し、憧れの診療科は諦めました。
趣味もない。気力も起きない。将来のビジョンもない。ただただ同じような毎日。
世界がモノクロに見えました。
結局、その病院は退職し、憧れの診療科は諦めました。
医師の「燃え尽き症候群」
今回、私(記者)が聞いたのは、大阪市のクリニックに勤める飯野貴明医師(33)の経験で、今から6年前の話だ。
こうした労働意欲を喪失する体験は「バーンアウト」と呼ばれている。
実は、燃え尽きてしまう医師は少なくない。
専門家によると、何らかのバーンアウトの自覚症状を持つ医師は、調査方法などによって異なるが、国内の結果では、少ない数値でも20%程度、多い場合には50%まで上るという。これは他職種よりも高い割合だと言われている。
なぜか?バーンアウトの調査・研究などを行っている千葉大学大学院医学研究院の鋪野紀好(しきの・きよし)特任准教授はこう話す。
こうした労働意欲を喪失する体験は「バーンアウト」と呼ばれている。
実は、燃え尽きてしまう医師は少なくない。
専門家によると、何らかのバーンアウトの自覚症状を持つ医師は、調査方法などによって異なるが、国内の結果では、少ない数値でも20%程度、多い場合には50%まで上るという。これは他職種よりも高い割合だと言われている。
なぜか?バーンアウトの調査・研究などを行っている千葉大学大学院医学研究院の鋪野紀好(しきの・きよし)特任准教授はこう話す。

鋪野紀好 特任准教授
「過重労働がバーンアウトを引き起こしやすいことは明らかになっています。医師は若手の勤務医を中心に長時間労働になりがちで、研修などの環境の変化も要因として影響を与えます。加えて、医師というのは、患者さんの命を預かるということから、その職業上の倫理観の面でも、ある種、“完璧でなければならない”と期待されがちですし、実際にそうした理念を持って働いている方も多いと思います」
「過重労働がバーンアウトを引き起こしやすいことは明らかになっています。医師は若手の勤務医を中心に長時間労働になりがちで、研修などの環境の変化も要因として影響を与えます。加えて、医師というのは、患者さんの命を預かるということから、その職業上の倫理観の面でも、ある種、“完璧でなければならない”と期待されがちですし、実際にそうした理念を持って働いている方も多いと思います」
もう、手術室に行きたくない
「孤独というか、孤立しているような気分でした」
取材の中でもう一人、直接話を聞かせてくれた医師がいた。
西日本で外科医をしている30代の女性医師、吉田さん(仮名)。大学病院に所属し、地域の病院に派遣されていたが、今は休職しているという。
取材の中でもう一人、直接話を聞かせてくれた医師がいた。
西日本で外科医をしている30代の女性医師、吉田さん(仮名)。大学病院に所属し、地域の病院に派遣されていたが、今は休職しているという。

吉田さんは、中学校の時にニュースで知った「国境なき医師団」に憧れて医者を志した。働き始めると、日本国内のへき地医療の実情も知って、医療が届きにくいところで困っている人の役に立ちたいと思った。薬に頼らず、手術で患者さんが治ることに魅力を感じ、外科医になった。
手を動かすのは好きだったという吉田さん。手術の経験を積み重ね、高度な技術を学べる大学病院に移るまでは順調だった。しかし、派遣先の病院で、状況は急変した。
問題は、自分の“指導役”を担う上級医との関係だった。
最初は新たな職場に慣れようと必死だった。しかし、徐々に直属の上級医のやり方に違和感を覚えたという。
手を動かすのは好きだったという吉田さん。手術の経験を積み重ね、高度な技術を学べる大学病院に移るまでは順調だった。しかし、派遣先の病院で、状況は急変した。
問題は、自分の“指導役”を担う上級医との関係だった。
最初は新たな職場に慣れようと必死だった。しかし、徐々に直属の上級医のやり方に違和感を覚えたという。
吉田さん
「上司は自分で決めた方法で突っ走る傾向のある人で、意見をしてもまともに取り合ってくれない印象を受けました。指導の場面でも『とりあえずやってみな』というようなあいまいな指示で、フィードバックもあまりありませんでした。外科の手術は、一歩間違えば大出血につながりますし、実際にヒヤリハットもあって、意見を出していたのですが、聞いてもらえないとなると怖くなってきて…」
「上司は自分で決めた方法で突っ走る傾向のある人で、意見をしてもまともに取り合ってくれない印象を受けました。指導の場面でも『とりあえずやってみな』というようなあいまいな指示で、フィードバックもあまりありませんでした。外科の手術は、一歩間違えば大出血につながりますし、実際にヒヤリハットもあって、意見を出していたのですが、聞いてもらえないとなると怖くなってきて…」
しだいに失敗するイメージばかりが思い浮かぶようになる。
“自分が全責任を負わないと…”
“ミスして患者さんが目の前で死ぬかもしれない”
オペ室に入ることが、恐怖に変わっていった。足が遠のく。周りに相談できず、取りつくろっているようで、人と話すことにも疲れていった。終業時間になるとすぐに帰宅し、家から出ない日々。「医者を辞めようかな」と思い詰めた。
“ミスして患者さんが目の前で死ぬかもしれない”
オペ室に入ることが、恐怖に変わっていった。足が遠のく。周りに相談できず、取りつくろっているようで、人と話すことにも疲れていった。終業時間になるとすぐに帰宅し、家から出ない日々。「医者を辞めようかな」と思い詰めた。

それでも数か月は耐えた。しかし、もうコップの水は満杯だった。
ある日、仕事の進め方をめぐって上級医と衝突。病院の控室で大泣きした。その出来事をきっかけに、病院の相談窓口に行くと休職を勧められた。精神科で「うつ病」と診断された。
ある日、仕事の進め方をめぐって上級医と衝突。病院の控室で大泣きした。その出来事をきっかけに、病院の相談窓口に行くと休職を勧められた。精神科で「うつ病」と診断された。
ピッチの電源、切れなかった
休職に入る前に「オンコール」の対応が残っていた。オンコールは、患者の急変時などに備え、いつでも電話に出て、必要とあらばすぐに病院にかけつける医師の働き方だ。
「休んでいい」と言われていたが、貸与されたピッチはたびたび鳴った。出ても今の自分にできることはない。それでも、ピッチの電源を切ることはできなかった。
「休んでいい」と言われていたが、貸与されたピッチはたびたび鳴った。出ても今の自分にできることはない。それでも、ピッチの電源を切ることはできなかった。
吉田さん
「身体は動かないのに、電話に出なきゃいけないという意識は残っているんです。逃げたい。もう何も考えたくないって、思うんですけど、休んで人に迷惑をかけて、たくさんの患者さんを放り出して、自分は何してるんだろう…。逃げ場がなくて、消えてしまいたいという思いにとらわれました」
「身体は動かないのに、電話に出なきゃいけないという意識は残っているんです。逃げたい。もう何も考えたくないって、思うんですけど、休んで人に迷惑をかけて、たくさんの患者さんを放り出して、自分は何してるんだろう…。逃げ場がなくて、消えてしまいたいという思いにとらわれました」
自分でも怖くなり、実家の家族に「一緒にいて」と頼んだ。
休職中、一本のニュースが目についた。神戸市の病院で、3年目の医師が長時間労働の末に自殺し、労災認定されたというものだった。
休職中、一本のニュースが目についた。神戸市の病院で、3年目の医師が長時間労働の末に自殺し、労災認定されたというものだった。

吉田さん
「ニュースでその子の手記を読んだらつらくって…自分と重ねて考えてしまいました。一歩間違ったら自分も、この子みたいになってたのかなって。ほかにも、死に追い込まれた人、まさに追い込まれている人、死ぬまでいかなくてもつらい思いをしている人は、いっぱいいるんだろうなって」
「ニュースでその子の手記を読んだらつらくって…自分と重ねて考えてしまいました。一歩間違ったら自分も、この子みたいになってたのかなって。ほかにも、死に追い込まれた人、まさに追い込まれている人、死ぬまでいかなくてもつらい思いをしている人は、いっぱいいるんだろうなって」
吉田さんは一度は復職を試みたが、気力は戻らず、12月になった今も休職したままだ。
“弱み”を見せられない医師たち
なぜ医師のバーンアウトは、これまで語られることが少なかったのか。先の鋪野特任准教授はこう話す。
鋪野紀好 特任准教授
「以前は、バーンアウトはあくまでその医師個人の要因でなってしまうものだ、という考え方が非常に強かったです。加えて、バーンアウトの経験は“弱み”であり、語ることは“恥”とする感覚もあると思います。話せば社会的な信頼を損なうと。でも、やっぱり医者も完ぺきではなくて、人間なんですよ」
「以前は、バーンアウトはあくまでその医師個人の要因でなってしまうものだ、という考え方が非常に強かったです。加えて、バーンアウトの経験は“弱み”であり、語ることは“恥”とする感覚もあると思います。話せば社会的な信頼を損なうと。でも、やっぱり医者も完ぺきではなくて、人間なんですよ」
幸か不幸か、バーンアウトのリスクを世に知らしめたのは、コロナ禍の医療従事者の経験だったと鋪野さんは指摘する。加えて、来年度から始まる「医師の働き方改革」。この議論でもバーンアウトは注目されつつあるという。
勤務医の負担を減らすとして、2024年4月から医師の時間外労働の上限は、最大でも1860時間(月155時間相当)にまで抑えられることになる。
しかし、鋪野特任准教授は、バーンアウトを防ぐには目先の労働時間を減らすだけでは足りないと訴える。
勤務医の負担を減らすとして、2024年4月から医師の時間外労働の上限は、最大でも1860時間(月155時間相当)にまで抑えられることになる。
しかし、鋪野特任准教授は、バーンアウトを防ぐには目先の労働時間を減らすだけでは足りないと訴える。

「チーム制や他職種への業務の移行などで、個々の医師の業務量を実質的に減らしていくとともに、組織レベルでバーンアウトの兆候を情報収集できるシステムを作ったり、医師一人一人がやりがいを持って、生き生きと働ける職場環境を整備することが必要です」
「先生がいてくれてよかった」
冒頭、バーンアウトの経験を語ってくれたあの飯野医師。現在の様子をたずねた。
当時勤めていた病院を退職後、担当する診療科を変えて「総合診療医」となり、今は大阪のクリニックで、地域で暮らす患者の訪問診療に携わっている。
当時勤めていた病院を退職後、担当する診療科を変えて「総合診療医」となり、今は大阪のクリニックで、地域で暮らす患者の訪問診療に携わっている。

受け持つのは、自力ではなかなか動けない高齢の患者たち。中には、自宅で最期を迎えたいと決めた家族もいる。
この日は、胃がんと闘病する83歳の男性のもとを訪れた。
「昨日の夜は眠れましたか?」
「痛みやしんどさ、気になるところありますか?」
男性のかすれた声をゆっくり聞き取りながら、診察を進める。
会話の途中、ふとした瞬間に、男性は表情を緩めた。
「娘がね、頼りになるんですわ」
「飯野先生がね、来てくれて…」
60年以上、職人一筋で生きてきた男性。家族にも言わない本音を、主治医の飯野さんの前で語った。介護にあたる男性の娘はこう話してくれた。
この日は、胃がんと闘病する83歳の男性のもとを訪れた。
「昨日の夜は眠れましたか?」
「痛みやしんどさ、気になるところありますか?」
男性のかすれた声をゆっくり聞き取りながら、診察を進める。
会話の途中、ふとした瞬間に、男性は表情を緩めた。
「娘がね、頼りになるんですわ」
「飯野先生がね、来てくれて…」
60年以上、職人一筋で生きてきた男性。家族にも言わない本音を、主治医の飯野さんの前で語った。介護にあたる男性の娘はこう話してくれた。

52歳の娘
「うちのお父さんは、飯野先生が本当に好きでね。来ると笑顔になって、家族にも話さないようなことを言うんですよ。“最期を自宅で”と決めたときは、何もかも初めてだから本当に不安で。だから、飯野先生が精神面でも家族を支えてくれて、父も幸せだと思います。いつも気遣ってくれて、お医者さんとして、人間として、すごいなって」
「うちのお父さんは、飯野先生が本当に好きでね。来ると笑顔になって、家族にも話さないようなことを言うんですよ。“最期を自宅で”と決めたときは、何もかも初めてだから本当に不安で。だから、飯野先生が精神面でも家族を支えてくれて、父も幸せだと思います。いつも気遣ってくれて、お医者さんとして、人間として、すごいなって」
“Life is a marathon, not a sprint”
訪問診療チームの責任者として、ときに悩みも抱える飯野さん。そんなときに、“弱み”を見せられるのが「コーチング」の面談だ。
飯野さん
「ほかの人の対応が『それはないでしょう…』と思うことがあって」
コーチングの資格を持つ医師
「誠実さのラインが、飯野くんには、大切な価値観なんだね」
「ほかの人の対応が『それはないでしょう…』と思うことがあって」
コーチングの資格を持つ医師
「誠実さのラインが、飯野くんには、大切な価値観なんだね」
自分の感情や大切にしたい価値観を、対話の中で一つ一つ言葉にすることで、自分を引いた眼で見られるようになるという。
飯野さん
「この場は、RPGでいうセーブポイントというか、日々の記録を振り返っています。先生との関係性上、何を言っても受け止めてくれるので、悲しいことを悲しいと言ってもいいんですよね」
「この場は、RPGでいうセーブポイントというか、日々の記録を振り返っています。先生との関係性上、何を言っても受け止めてくれるので、悲しいことを悲しいと言ってもいいんですよね」

平日の午後7時。飯野さんは、スポーティーな私服姿で、同僚3人とある場所にいた。
「これは、今の趣味でして」
参加したのは、地域のランニング教室。夜間にあらかじめ予定を入れ、その時間までに仕事を切り上げるよう計画を立てる。目標は、初挑戦となるマラソンだ。
今日のメニューは、夜の川沿いを集団で7キロ走るペース走。
1キロ5分20秒。一定のリズムで、走り続ける。
早すぎることも、遅れることもなく。
「これは、今の趣味でして」
参加したのは、地域のランニング教室。夜間にあらかじめ予定を入れ、その時間までに仕事を切り上げるよう計画を立てる。目標は、初挑戦となるマラソンだ。
今日のメニューは、夜の川沿いを集団で7キロ走るペース走。
1キロ5分20秒。一定のリズムで、走り続ける。
早すぎることも、遅れることもなく。

そして最後の1キロ。
走り抜けると、同僚たちとハイタッチ。
後からゴールする別の参加者に声援も送っていた。
「この前はね、走り切った後しゃべれなかったので、おとといの自分を超えました」
息を切らしながらも、前を向く飯野さん。最後にこう語ってくれた。
走り抜けると、同僚たちとハイタッチ。
後からゴールする別の参加者に声援も送っていた。
「この前はね、走り切った後しゃべれなかったので、おとといの自分を超えました」
息を切らしながらも、前を向く飯野さん。最後にこう語ってくれた。

飯野さん
「理想を追い求めて走りがちなんですけど、少し立ち止まること、まったく足を止めるのではなくて、ちょっとでも前に進んでいる、そういうペースが大事だと思います。走ってる中で見える景色と、自動車を運転して見える景色と、立ち止まって見える景色は違うと思うので、それぞれペースを楽しんでいける人生にしたいと思います。今日も良い日でした。あとは、おいしいご飯を食べれれば」
「理想を追い求めて走りがちなんですけど、少し立ち止まること、まったく足を止めるのではなくて、ちょっとでも前に進んでいる、そういうペースが大事だと思います。走ってる中で見える景色と、自動車を運転して見える景色と、立ち止まって見える景色は違うと思うので、それぞれペースを楽しんでいける人生にしたいと思います。今日も良い日でした。あとは、おいしいご飯を食べれれば」
取材後記
飯野さんは職場や上司の理解も得ながら、自分なりの工夫を重ねていました。多くの医療現場ではバーンアウト対策も含めた、労働環境の整備が十分ではないことが見えてきました。
一方で、働き方改革を進めながら、医師不足が続く地域医療をどうするのか。両立するための答えを出すのは、簡単ではないように思います。
なんのために働くのか。医療の形はどうあるべきなのか。取材を通じて、私たち自身が問いかけられているように感じました。
私たちは今後も、「医師の働き方改革」について取材していきます。バーンアウトの経験だけでなく、「地域医療」の課題から「宿日直許可」などの労働時間の問題まで、お気づきのことがありましたら、以下の「ニュースポスト」のリンクから、ご意見や現場の声をお寄せください。
一方で、働き方改革を進めながら、医師不足が続く地域医療をどうするのか。両立するための答えを出すのは、簡単ではないように思います。
なんのために働くのか。医療の形はどうあるべきなのか。取材を通じて、私たち自身が問いかけられているように感じました。
私たちは今後も、「医師の働き方改革」について取材していきます。バーンアウトの経験だけでなく、「地域医療」の課題から「宿日直許可」などの労働時間の問題まで、お気づきのことがありましたら、以下の「ニュースポスト」のリンクから、ご意見や現場の声をお寄せください。
NHKニュースポスト あなたの声で、動き出す

【どうなる、医師の働き方 地域医療は?】
「このままでは外科医がいなくなる…」医師の働き方どう変わる

“医師の働き方改革”は進むのか


ネットワーク報道部 記者
杉本宙矢
2015年入局
熊本局を経てネットワーク報道部
「医師の働き方改革」を取材中。
杉本宙矢
2015年入局
熊本局を経てネットワーク報道部
「医師の働き方改革」を取材中。