2022年10月13日

新型コロナウイルスは夏以降、減少傾向が続き、水際対策が緩和され、全国旅行支援も始まりました。マスクを外してもよいのでは、という声も聞こえてきます。
この中で、専門家が懸念しているのが、これから冬にかけて新型コロナとインフルエンザが同時に流行する可能性です。
新型コロナが出現してからの過去2シーズン、同時流行はありませんでしたが、2022年は何が違うのでしょうか?
どのような事態が想定されるのか、そして、どう対応すればよいのでしょうか?。
政府が示した考え方も交えて、情報を更新しました。
新型コロナとインフルエンザ “流行の可能性 極めて高い”

「10月から2023年3月の半年間に、新型コロナの流行拡大と季節性インフルエンザの流行が発生する可能性は極めて高い」
10月5日、新型コロナの対策に当たってきた専門家が連名で、この先の見通しを示す文書を、厚生労働省の専門家会合に提出しました。
提出したのは、東北大学の押谷仁教授、京都大学の西浦博教授、国立感染症研究所の鈴木基感染症疫学センター長、専門家会合の座長も務める脇田隆字所長の4人です。
これを受ける形で、専門家会合は「秋以降、インフルエンザが例年よりも早く流行し、新型コロナとの同時流行になることが懸念され、こうした事態を想定した対応が必要だ」と指摘しました。
過去2年なかったインフルエンザの流行
新型コロナの感染が始まる前、毎年冬には季節性インフルエンザが流行していました。
1つのシーズンで1000万人が感染し、多い年には2000万人が感染したと推計されています。
新型コロナの出現以降、インフルエンザの患者は激減。
全国およそ5000の医療機関からの情報をもとに国立感染症研究所が推計したところ、2020年から21年はおよそ1万4000人、2021年から22年はおよそ3000人でした。
インフルエンザは、東南アジアやアフリカなどの熱帯から亜熱帯の人口の多い地域では1年を通して感染が広がっています。
それが国際的な人の移動で各国に流れ、ウイルスが広がる環境ができやすい冬の時期に大規模な流行を起こすと考えられてきました。
それが、コロナ対策で国際的な人の行き来が制限されたり、人と人との接触が少なくなったりした影響で、インフルエンザの流行も起きなかったとみられています。
なぜ 2022年は同時流行のおそれ?
これが、2022年は様相が変わっているというのです。
専門家は、インフルエンザの流行が3年ぶりに起きるおそれがあるとして、次のような要因を挙げています。

【水際対策などの緩和】
欧米をはじめ、世界の多くの国では2022年の春から夏以降、水際対策など行動制限を緩和する動きが続き、国際的な人の移動が大きく増えてきています。
日本でも10月11日からは、水際対策が大幅に緩和。
入国者数の上限が撤廃され、海外からの自由な個人旅行が認められました。
新型コロナだけでなく、インフルエンザの流行も起きやすい条件が整いやすくなると考えられています。

【インフルエンザの免疫ある人が少ない】
インフルエンザはこの2年は日本国内で流行しなかったので、感染してインフルエンザの免疫を獲得している人の割合が少なくなっていると考えられています。
毎年インフルエンザの流行期に入る前には、予防接種法に基づいて、全国各地でインフルエンザの抗体を持つ人の割合を調べる「インフルエンザ感受性調査」が行われています。
それによりますと、A型のインフルエンザウイルスの一部に対する抗体を保有していた人の割合は、2021年の夏でも、その前の年、2020年の夏より低かったということです。
2022年の結果はまだ分かりませんが、専門家が出した文書では、抗体の保有状況が低いことでインフルエンザの流行が例年より大きくなる方向に働く可能性があるとしています。

【南半球のオーストラリアで流行】
日本とは季節が逆で、インフルエンザの流行の時期が半年ずれる南半球・オーストラリアでは2022年、コロナが拡大する前と同じ程度のインフルエンザの流行が2年ぶりに起きました。
オーストラリアでは、例年は8月が流行のピークでしたが、2022年は6月にピークを迎え、流行が早く起きたということです。
こうした点を踏まえ、専門家はこの冬にかけてインフルエンザの流行が起き、コロナの「第8波」と重なる可能性があると見ているのです。
一方で、日本国内での人と人との接触の機会は、コロナの拡大以前ほどには戻っておらず、インフルエンザの流行規模がかつてほどにはならない可能性もあるとみられています。
コロナとインフル同時流行 どのような事態か?
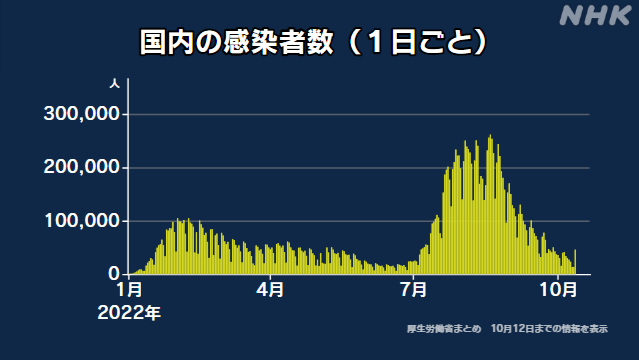
日本国内で最大の感染拡大となった新型コロナの「第7波」では、2022年7月から9月までの3か月間だけで、1200万人近くが感染し、およそ1万3500人が亡くなりました。
致死率は、0.11%となります。
ピークだった8月下旬には、1週間でおよそ159万人の感染が報告されました。
インフルエンザの患者数は、新型コロナが拡大する前、2018年秋から2019年春までのシーズンでおよそ1200万人だったと国立感染症研究所が推計しています。
ピーク時の1月下旬には、1週間の患者数がおよそ223万人に上ったと推計されています。
2022年3月に厚生労働省の専門家会合で示された、専門家によるおおまかな推計では、インフルエンザの致死率は0.01%から0.05%ほどだとされています。

この夏の新型コロナの「第7波」では、発熱外来を設置している医療機関に患者が殺到し、医療機関や保健所にも連絡がつかないケースが相次ぎました。
また、確保した病床の使用率が上がり、多くの地域で入院が難しくなったほか、重症化リスクのある人でも救急搬送が難しい状況になりました。
専門家は、新型コロナとインフルエンザの同時流行で、同じような状況、さらに悪化した状況が起きないか、懸念しているのです。
新型コロナもインフルエンザも発熱やせきなどの症状は似ています。
のどの痛みや関節痛などの症状も似ており、検査をせず症状だけで両者を判別することはかなり難しいとみられています。
発熱を訴える患者が、診断を求めて医療機関の外来に殺到し、ひっ迫する事態が想定されています。
新型コロナの「第8波」の感染拡大が大規模になると、インフルエンザへの対応も重なって救急など医療機関のひっ迫も避けられなくなります。
さらに、毎年冬は、気温の低下によって心筋梗塞といった循環器などの病気が多くなって医療機関の負荷が増す時期で、新型コロナとインフルエンザの同時流行が加われば、医療機関の負担はこれまでよりもさらに大きなものになるという懸念もあります。

政府の分科会のメンバーで東邦大学の舘田一博教授は「発熱患者が全国で一日に50万人を超すレベルで発生し、2022年夏の第7波以上に外来診療がひっ迫する最悪の事態を想定する必要がある」と話しています。
同時流行下で発熱 私たちはどう対応?
では、もし新型コロナとインフルエンザが同時流行する事態になり、症状が出た場合、私たちはどう対応すればよいのでしょうか。
政府は10月13日、発熱など体調不良の時にどう受診すればよいか、考え方を示しました。
【重症化リスクがある人の場合】
小学生以下の子どもや妊婦、基礎疾患のある人や高齢者といった重症化リスクのある人は体調不良の場合、速やかに発熱外来やかかりつけ医を受診します。
受診した医療機関で新型コロナウイルスとインフルエンザの検査を受け、診断に応じて、治療薬の処方を受けるなどの対応をとります。

【重症化リスクが低い人の場合】
一方、若い世代など重症化リスクが低い人は体調不良の場合、自宅などで国に承認された医療用の抗原検査キットを使って新型コロナに感染しているかどうか確認します。
コロナ陰性の場合は電話やオンライン診療、かかりつけ医などを通じてインフルエンザかどうか診断を受け、必要に応じて抗インフルエンザ薬の処方を受けます。
コロナ陽性の場合は健康フォローアップセンターを通じて登録し、自宅療養となります。ただ、症状が重いと感じるなど受診を希望する場合には、発熱外来やかかりつけ医を受診するとしています。

「多くの医療機関で発熱患者診療を」

厚生労働省の専門家会合のメンバーで東北大学の小坂健教授は、同時流行した場合、地域の医療機関で発熱患者に対応できることが大事だと指摘します。
(小坂教授)
「もし同時流行下で発熱を自覚したとき、症状だけでは区別がつかない。いまコロナについてはインターネットなどでも抗原検査キットが購入できるので、自分で判断することができる場合もあるがインフルエンザは難しい。地域の多くの医療機関が率先して発熱患者を診療する体制が必要になるのではないか」
「重症化リスクの低い若い世代の人にとっては、インフルでもコロナでも、解熱剤を飲んだり水分補給してしっかり休養したりすれば、基本的には症状はよくなっていく。まずは休養ということも大切なことだ」
小坂教授は、どの感染症にかかったのか考える際には、地域でインフルエンザがどれくらい流行しているかみることも重要だと述べました。
(小坂教授)
「地域のインフルエンザの流行状況は、大きな目安になる。ただ、いまの仕組みでは、定点把握などを通じて知らせるようになっているため、情報が少し遅く、新型コロナのように毎日情報が更新されるリアルタイムな把握になっていない」
「治療薬の出荷状況など、少しでも最新の状況がわかるような把握方法を活用した上で、その情報をしっかりと医療機関や市民が共有できる体制が非常に重要になってくる」
また、厚生労働省専門家会合の脇田隆字座長は10月12日に開かれた専門家会合のあとの記者会見で「新型コロナの感染拡大の第7波では、検査キットが不足したり解熱薬が買いにくくなったりした。発熱した際に、(自分で手当てをする)『セルフメディケーション』を行ってもらうためにも、いまのうちに検査キットや解熱薬を買っておくということも重要ではないか。検査キットが購入しやすい環境を整えることも重要だ」と指摘しました。
ワクチンは? 医療体制は?

さらに、同時流行に備えるにあたって、ワクチン接種についてはどう考えればよいのでしょうか。
新型コロナのワクチンも、インフルエンザのワクチンも、感染をある程度防ぐほか、重症化を防ぐ効果は高いとされています。
小坂教授は、新型コロナの3回目、4回目のワクチン接種とともに、インフルエンザの接種を受けるよう呼びかけています。
(小坂教授)
「コロナもインフルも、同時にワクチンを打っても問題はない。医療機関によっては同時に接種できるところもあり、しっかりとタイミングを逃さず両方のワクチンを接種しておくことが、冬に向けて重要だ」。
厚生労働省専門家会合の脇田座長も「オミクロン株対応のワクチンやインフルエンザのワクチンの接種を進めることは、流行の規模をなるべく小さくし、重症化を予防するためにも非常に重要だ」と話しています。
とるべき感染対策は変わらない

一方で、新型コロナもインフルエンザも呼吸器の感染症で感染経路は似ていて、とるべき対策は大きく変わりません。
▽発熱などの症状がある場合は学校や仕事には行かず、ほかの人との接触を極力避ける。休養が重要。
▽手指の消毒、屋内で人と近い距離で会話する場面などではマスクを着用する。飲食店などでは換気を徹底する。
専門家は、新型コロナとインフルエンザが同時流行した場合の感染の規模を小さくする意味でも、こうした基本的な対策を続けることが大事だと呼びかけています。