2023年5月8日

新型コロナウイルスの感染症法上の位置づけが、5月8日から季節性インフルエンザなどと同じ「5類」に移行しました。今後、法律に基づいた外出自粛の要請などはなくなり、感染対策は個人の判断に委ねられるほか、幅広い医療機関での患者の受け入れを目指すなど、3年余り続く国のコロナ対策は大きな節目を迎えました。
新型コロナの感染症法上の位置づけについて、厚生労働省は外出自粛の要請や入院勧告などの厳しい措置をとることができる「2類相当」として対策にあたってきましたが、5月8日、季節性インフルエンザと同じ「5類」に移行しました。
移行後は、国はこれまでのように行動制限を求めることができなくなり、感染対策は今後、個人の判断に委ねられます。
また、これまでのように限られた医療機関で患者を受け入れる体制から幅広い医療機関で対応する体制を目指すとしていて、これまで無料にしてきた医療費の窓口負担分については検査や外来診療の費用などが自己負担に見直されます。
さらに流行状況の把握については、医療機関などが毎日すべての感染者数を報告する「全数把握」から、指定された医療機関が1週間分の感染者数をまとめて報告する「定点把握」に変更されます。
厚生労働省の発表は週一回、毎週金曜日となります。
一方で、今後も流行を繰り返すことが予想されることから、厚生労働省は感染したあとの療養期間の目安として、発症翌日から5日間は外出を控えることが推奨されるとする考え方を示しています。
また、無料でのワクチン接種は2023年度も継続され、8日から高齢者など重症化リスクの高い人への追加接種が始まりました。
新型コロナの「5類」移行にあわせて、政府の対策本部や感染対策の「基本的対処方針」も廃止され、3年余り続く国のコロナ対策は大きな節目を迎えました。
新たに患者受け入れる医療機関 ほかの診療との両立が課題
新型コロナの5類移行後、国は幅広い医療機関で受診できる体制を目指していて、新たに患者の受け入れを始める医療機関では、院内での感染を防ぎながら、ほかの病気の患者の診療と両立していくことが課題となっています。

東京 新宿区の「木島内科クリニック」は通院する患者の多くが高齢者で、高血圧や糖尿病、呼吸器疾患など持病を抱えていて、感染したら重症化するリスクが高いことや、出入り口や待合室が1つしかなく経路を分けることが難しかったため、新型コロナに感染した疑いのある患者の受け入れは原則、行ってきませんでした。
しかし、幅広い医療機関に患者の受け入れを求める国の方針を受けて、5月8日から診察や検査を行うことにしたということで、電話で受付を行って症状などを聞き取ったうえで、時間をずらすなど院内での感染対策を徹底し、ほかの病気の患者への診察と両立させていくとしています。
一方、医療機関どうしで行うことになった入院調整については、ほかの病気で患者を紹介してきた病院を中心に依頼する考えですが、感染の拡大時などにもスムーズに入院先が見つかるのかなど懸念もあると言います。

木島冨士雄院長は「5類への移行で診療所の責任は重くなる。感染した患者への治療と、ほかの患者を感染させないという両方の配慮を同時にしなければならない。病院との連携がうまくいくよう行政には入院調整の相談場所を設けてもらいたい」と話しています。
専門家「流行状況などに応じて優先度を切り替えて行動を」

感染症や地域医療に詳しく、厚生労働省の専門家会合にも参加している沖縄県立中部病院の高山義浩医師は、新型コロナの5類移行について「これまで社会を守るため感染対策への協力が強く求められてきましたが、今後は個人の判断が尊重されるようになります。ただ、今後も地域で流行が広がっている場合には高齢者など重症化リスクの高い人を守ることを心がける必要があり、流行状況などに応じて優先度を切り替えて行動していくことが求められることになります」と指摘しています。
そのうえで、流行状況の把握が指定された医療機関からの「定点把握」に変わることについて「私たちが日頃から感染者数や地域の流行状況を気にかける必要はないと思いますが、お年寄りに会うとか多人数でのイベントに参加する際などには流行状況を確認したうえで自分で判断することが求められます。また、国や行政には地域の流行状況について、定点当たりの感染者数以外にもさまざまな切り口から評価していくことが求められ、発表する数字にどのような意味があるのかやどういう行動をとってほしいのかなど、これまで以上に丁寧に情報発信していくことが求められると思います」と指摘していました。
新型コロナウイルスの感染症状の位置づけが5類に移行したあとは、行政による外出自粛要請などの措置が取られなくなる一方で、医療提供体制や感染対策の考え方が大きく変わります。
では、自分や家族が感染したかもしれない場合、どうすれば良いのか、今後の対応をまとめました。
検査は原則「自己負担」に
5類への移行後、検査は医療機関で行う場合も検査キットを使用する場合でも自己負担で行うことになります。
抗原検査キットが普及したことや、ほかの病気との公平性を踏まえたためです。
発熱などの症状が出ている患者に対する検査費用のうち、自己負担分の公費支援は終了するほか、各自治体の検査キット配布事業も終了し、民間検査所で行われていたPCR検査も有料となります。
一方で、重症化リスクが高い人が多い医療機関や高齢者施設、障害者施設で陽性者が発生した場合に、周囲の人への検査や従事者への集中的検査を都道府県等が実施する場合は、行政検査として無料で実施されます。
「医療費」は
【外来】
5類に移行したあとの医療費や検査費用は、季節性インフルエンザなどほかの病気と同じように一般的には3割の自己負担が求められます。
陽性が判明したあとの外来診療の窓口負担分はこれまで公費で支援されていましたが、自己負担に見直されます。

厚生労働省の試算ではコロナ治療薬の費用が公費で負担されている場合で窓口負担が3割の人が、解熱剤とコロナの治療薬を処方された場合は、最大で4170円を負担することになるとしています。
季節性インフルエンザで外来にかかり、解熱剤とタミフルを処方された場合が最大4450円なので、ほぼ同じ程度となります。
また、75歳以上で保険診療で窓口負担1割の人が、解熱剤とコロナの治療薬を処方された場合は、最大で1390円を負担することになると試算しています。
季節性インフルエンザで外来にかかり、解熱剤とタミフルを処方された場合は、最大1480円で、こちらも同じ程度となるとしています。
【入院】
入院費用についてもほかの病気との公平性も考慮し、医療費や食事代は自己負担を求めることになるとしています。
ただ、急激な負担の増加を避けるため、夏の感染拡大への対応として、まずは9月末まで、高額療養費制度の自己負担限度額から2万円を減額する措置を講じるとしています。
厚生労働省の試算では入院する割合が高い75歳以上の人のうち、住民税が非課税ではなく年収が383万円までの人が中等症で10日間入院した場合は、自己負担は3万7600円となるほか、別に食事代が1万3800円かかるとしています。
【治療薬】
高額なコロナ治療薬の費用については、夏の感染拡大も想定し9月末まで引き続き公費で負担されます。
仮に公費負担が無くなれば、例えば、一般流通が開始されているラゲブリオの現在の価格で計算すると、外来での自己負担は最大で3万2470円になるといいます。
9月以降は他の病気とのバランスや国の在庫などを踏まえて冬の感染拡大に向けて対応が検討されます。
「療養期間」「外出自粛」は
5類への移行後、療養している間に外出を控えるかどうかは、個人の判断に委ねられることになります。
厚生労働省は判断の参考にしてもらうため、発症の翌日から5日間は外出を控えるほか、5日目に症状が続いていた場合には、症状が軽くなってから24時間程度は外出を控えることが推奨されるという目安を示しています。
そのうえで、10日間が経過するまではウイルスを排出する可能性があることから、マスクの着用や高齢者などとの接触は控えることなど、周囲の人への配慮を求めています。
また、濃厚接触者にも法律に基づく外出自粛は求められなくなりますが、医療機関や高齢者施設などでクラスターなどが発生した場合は濃厚接触者かどうか判断したうえで、行動制限への協力を求める可能性があるとしています。
「感染者の療養支援」は
感染した人の隔離や療養のために自治体が確保していたホテルなどの宿泊療養施設は5類への移行後、原則終了となります。
ただ、高齢者や妊婦の療養のための宿泊療養施設については、入院とのバランスを踏まえ、一定の自己負担をすることを前提に自治体の判断で9月末まで継続されます。
このほか、配食などのサービスも終了となります。
療養中の相談先や感染証明は
現在、高齢者や基礎疾患のある人などについては医療機関が発生届を保健所に提出し、保健所が健康観察を行っていますが、5類への移行後は発生届は不要になり、健康観察も行われなくなります。
このため厚生労働省は、重症化リスクが低い人も含めて療養中で症状に不安がある場合などは近くの医療機関を受診するか、都道府県が引き続き設ける24時間対応の相談窓口などに相談をしてほしいとしています。
また、これまで勤務先などからの要請で感染の証明書を求めて発熱外来を訪問する患者も多くいましたが、5類への移行後は保健所などは証明書を発行しなくなります。
このため厚生労働省は、感染の証明が必要な場合は医療機関で発行される診断書を活用してほしいとしています。
厚生労働省は、新型コロナウイルスは感染症法上の位置づけが5類に移行したあと私たちは流行の状況やウイルスの変異などを把握することはできるのでしょうか。
流行状況は「定点把握」に
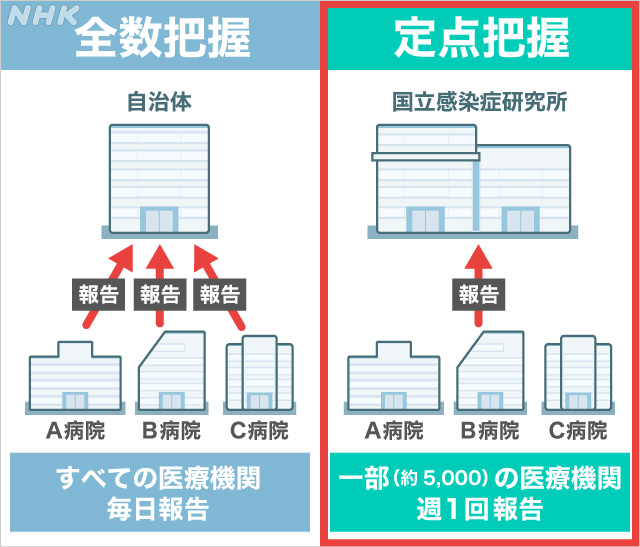
このうち「流行状況の把握」については5類への移行後は週1回、全国約5000の医療機関に年齢層や性別ごとの新規感染者数を報告してもらう「定点把握」に変更されます。
そして1週間ごとの集計結果を国が毎週金曜日にホームページ上で公表する形となります。
現在は、患者の情報を一元管理する「HER-SYS」と呼ばれるシステムを通じて、医療機関や自治体から報告を受ける「全数把握」が行われていて、国や自治体が新規感染者の総数や年齢層、性別を一日ごとに公表していますが、5月8日に5月7日分のデータを公表し終了となります。
「定点把握」での最初の発表は5月19日で、8日から14日までのデータが公表される予定で、8日以降およそ2週間は感染者数の動向は公表はされないことになります。
ただ、終了される「全数把握」をめぐっては、感染力の強いオミクロン株の流行で患者数が増加した一方で、無症状や軽症で感染に気付かなかったり、自己検査で陽性が判明しても自治体に連絡しなかったりするケースもあると指摘されていて、総数を把握することが難しくなっていると指摘されていました。
一方、「定点把握」は感染症法に基づく対応で、季節性インフルエンザなど、ほかの5類感染症でも実施されていて、季節性インフルエンザでは、全国約5000の医療機関が毎週、患者数を報告していてます。
新型コロナも季節性インフルエンザで報告を行っている医療機関に報告を求めることになります。
厚生労働省は、今後の感染者数の推移を過去のデータと比較できるようにするため、指定した5000の医療機関での「第8波」から現在までの感染者数の推移のデータも参考に示すことにしていて、1週間ごとに報告される感染者数の推移を監視し、感染が拡大している状況か判断することにしています。
さらに流行の兆しを早めにつかむため、「定点把握」を補完する目的で、献血の血液を分析して抗体の保有率を調べる調査や、下水に含まれるウイルスを検出して流行の動向をつかむ研究を継続することにしています。
「入院患者」「重症者」の人数把握も一定期間継続

医療ひっ迫の目安となる「入院患者」や「重症者」の人数の把握も「定点把握」に変更する方針が示されています。
具体的には、季節性インフルエンザでは、およそ500か所の医療機関からの週1回の報告を国立感染症研究所が集計する方針です。
開始時期などについては、定点となる医療機関と調整したうえで、厚生労働省が今後検討するとしています。
ただ当面は、全国の医療機関が「入院患者」や、集中治療室で治療をしている人や、人工呼吸器を使用している人などを「重症者」として報告している今の方法を一定期間継続し、医療ひっ迫の状況や重症度の変化を把握することにしています。
病原体の動向把握は
新たな変異株の発生などを把握するためのゲノム解析=ウイルスの遺伝子の解析は、目標数を4分の1程度に減らして継続することにしています。
これまでゲノム解析は、都道府県で実施率5~10%程度、数として週300~400件を目安に実施しているほか、国立感染症研究所でも週に800件の解析をしてきました。
5類に移行したあとは、都道府県で週100件、国立感染症研究所で週200件程度とする方針で、結果は、国立感染症研究所のホームページで週報や定期報として公表されます。
「死者数」の把握は
新型コロナに感染して亡くなった人については、医療機関が自治体に報告し、国が集計して毎日公表しているほか、出生数や死亡数についての国の統計「人口動態統計」により、例年の水準と比べて死者数が増えていないかどうか推移を把握してきました。
今後、5類に移行したあとは、自治体がこれまでのように感染者を把握できないことから毎日の死者数の公表は終了となります。
今後は「人口動態統計」をもとに推移を把握していくことになり、具体的には自治体に提出された死亡届や死亡診断書から死因などのデータを集計して死亡者数の動向を把握する方針ですが、死者の総数の把握は2か月後に詳細な死因別では5か月後になる見込みです。
このため、集計に時間がかかることから人口動態統計とは別に、協力を得られた一部の自治体の死亡した人の総数を1か月以内をめどに集計し、増減の傾向などを把握するとしています。
「病床使用率」「クラスター」「検査数」は
「病床使用率」は、医療ひっ迫の指標として把握されてきました。
厚生労働省は、これまで各都道府県が新型コロナの患者のために確保した病床の使用率などを週に1度まとめて公表しています。
5類に移行したあと、自治体や医療機関で確保病床の数の見直しが進められますが、「病床使用率」の把握は継続することにしています。
医療機関や高齢者施設、学校などでの複数人の感染事例、「クラスター」については、インフルエンザなどほかの感染症と同じように病院や福祉施設には保健所への報告を求めますが、国による一律の公表は行われなくなります。
「検査数」については、現在行われている医療機関からの報告を継続することになりました。
将来のパンデミックへの備えは
さらに将来的なパンデミックに備えて、「急性呼吸器感染症」の感染動向などを一体的に把握する方法について検討を進める予定です。
「急性呼吸器感染症」にはインフルエンザや新型コロナウイルス、RSウイルス感染症などが含まれ厚生労働省は今後、定点医療機関の負担を考慮しながら専門家による部会で本格的な検討を進めていくことにしています。
幅広い医療機関で受診できる体制へ

新型コロナウイルスの感染症法上の位置づけが5類に移行したあとの医療の提供体制について、厚生労働省は幅広い医療機関で受診ができる体制を目指して2024年4月までに段階的な移行を進めていくとしています。
具体的には、外来診療については、これまでは全国およそ4万2000の医療機関で行っていましたが、5類への移行後は季節性インフルエンザの検査をシーズン中に1人でも行った全国の6万4000の医療機関で受け入れる体制を目指すとしています。
そのうえで、都道府県が医療機関に対し、受け入れる患者をかかりつけの患者に限定しないよう促すほか、新型コロナに対応する医療機関を公表する取り組みを当面継続するとしています。
入院患者については、これまで新型コロナの病床を確保してきたおよそ3000の医療機関を中心に受け入れてきましたが、5類への移行後はおよそ8200あるすべての病院で受け入れる体制を目指すとしています。
さらに、高齢者の退院に向けたリハビリなどの支援を行う「地域包括ケア病棟」での受け入れを積極的に推進するとしています。
そして、新たに受け入れを行う医療機関を増やすため、院内感染対策のガイドラインを見直すほか、対策のために必要な設備の整備などに対し、支援を行うとしています。
入院調整は医療機関が原則
現在、保健所などが行っている入院調整については、原則、医療機関の間で調整する仕組みに段階的に移行するとしています。
具体的には、軽症など症状の軽い人からはじめ、秋以降は重症の患者にも広げていくとしています。
そのうえで、医療機関どうしが病床の状況を共有するためITの活用を進めるほか、円滑な移行のため、都道府県の実情に応じ、当面「入院調整本部」などの枠組みを残すことも可能だとしています。
診療報酬特例措置は見直し
新型コロナの医療提供体制を維持するために設けられていた、診療報酬の特例措置は縮小の方向で見直されます。
具体的には、「発熱外来」であることを公表した場合の加算を廃止するほか、新型コロナの重症者などを入院させた際の加算も縮小します。
一方で、医療機関内の感染防止対策への加算は維持するほか、入院調整を行った場合の診療報酬を新たに設けるとしています。
後遺症への対応強化へ
新型コロナウイルスの後遺症については5類への移行後もウイルスの性質が変わっていないことや、流行は今後も続くと見込まれることから、厚生労働省は対応を強化する方針です。
具体的には、全国各地で後遺症の診療にあたる医療機関のリストを厚生労働省のホームページなどで見ることができるようにしたほか、後遺症の患者を診療した医療機関に支払われる診療報酬を5月8日から加算することにしています。
病床確保料は見直し
診療報酬特例の見直しに連動し、新型コロナウイルスの入院患者を受け入れる病床を確保した医療機関を補助するための病床確保料も縮小の方向で見直されます。
病床確保料、いわゆる「空床補償」は病床の種類によって異なり、重点医療機関の大学病院など特定医療機関の一般の病床は一日1床当たりの上限は7万4000円でしたが、5類に移行後、9月末をめどとした措置として3万7000円に半減させます。
また、コロナ病床を確保する際に周囲で使用を控えていた「休止病床」にも病床確保料が支払われてきましたが、通常の医療体制への移行を目指す中、病床を有効に活用する観点から、病床確保料が支払われる「休止病床」の範囲が半分に見直されます。
9月末以降の対応については医療機関の拡充の状況などを踏まえて見直しを行うとしています。
自治体の移行計画では
厚生労働省は各都道府県に対し、医療提供体制の拡充や医療機関での入院調整を円滑に進めるための移行計画を4月21日付けで取りまとめるよう求めていました。
それによりますと、入院体制は第8波でオミクロン株が流行した時に、最大でおよそ5万3000人が入院したのに対して、夏の感染拡大に向けておよそ8300の医療機関で最大でおよそ5万8000人の患者の受け入れ体制を確保したとしています。
このうち、病院はおよそ7400で、入院体制の目標となっている全病院およそ8200のうちおよそ9割となっていて、このほか、およそ1000の病床のあるクリニックで対応するとしています。
一方、「外来診療」を行う医療機関については、現時点では、これまでより2000増えて約4万4000になるとしていますが、5類移行後の目標としている6万4000には届いていません。
厚生労働省は、感染対策の設備や防護服の確保などの支援を続けるほか、院内感染マニュアルなどを示しながら新たに外来診療を行う医療機関を増やしていきたいとしています。
計画の期間は冬の感染拡大を想定して9月末までとしていて、その後、各地域ごとに見直しを行う計画です。
新型コロナウイルスの感染症法上の位置づけが5類になったあとは、感染対策などは個人や事業者の判断に委ねられることになります。
基本的な感染対策
新型コロナウイルスの感染症法上の位置づけが「5類」に移行したあとの感染対策について、厚生労働省は個人や事業者の判断の参考にしてもらため、今後も有効だと考えられる基本的な感染対策を示しています。
具体的には、手洗いなどの手指衛生と換気については、引き続き有効だとしています。
また、いわゆる「3密」の回避や人と人との距離の確保については、流行期には重症化リスクの高い人にとって有効だとしています。
一方、事業者などが行っている入場時の検温、入り口での消毒液の設置、パーティションの設置などの感染対策については、効果やコストなどを踏まえ判断してほしいとしています。
マスクの着用は
マスクの着用は3月13日から個人の判断に委ねられています。
一方で、重症化リスクの高い高齢者などへの感染を防ぐため厚生労働省は、医療機関の受診をする時や、重症化リスクの高い人が多い医療機関や高齢者施設などを訪問する時、通勤ラッシュ時など混雑した電車やバスに乗車する時は着用を呼びかけています。
ただ、おおむね全員の着席が可能である新幹線や通勤ライナー、高速バスなどは除くとしています。
このほか高齢者や、がんなどの基礎疾患のある人、そして妊娠している女性など重症化リスクの高い人は、流行期に混雑した場所に行くときにマスクの着用が効果的だとしています。
また、重症化リスクの高い人が多くいる医療機関や高齢者施設などの職員については勤務中のマスクの着用を推奨するとしています。
行動制限や水際措置は

「5類」に移行されることで、これまで行われてきた緊急事態宣言などの行動制限や入院勧告・指示、それに感染者や濃厚接触者の外出自粛要請はできなくなります。
また、政府はこれまで海外から日本に入国する人に対し、ウイルスの流入を防ぐため3回のワクチン接種の証明書などを求めていましたが、「5類」では原則、こうした措置が取れなくなります。
ワクチン接種は継続
新型コロナワクチンの追加接種について、厚生労働省は無料での接種を2023年度も継続し、重症化リスクの高い人などは年2回の接種を行うほか、重症化リスクの高くない人も年1回の接種を行う方針です。
具体的には、5月8日から高齢者や基礎疾患のある人のほか、医療従事者や介護従事者などを対象に、今のオミクロン株対応ワクチンで接種が開始されます。
9月からは重症化リスクの高い人の2023年度2回目の接種が開始されるほか、重症化リスクの高くない5歳以上の人の1回目の接種も開始されます。
9月からの具体的なスケジュールや使用するワクチンについては今後、ウイルスの変異などを考慮して決定するとしています。
※より分かりやすくするために記事を更新しました。