「あなたは更年期だからね」
ゆうこさん(仮名・51)は当時通っていた婦人科のクリニックで、医師からこう言われました。
異変を感じ始めたのは、3年ほど前。
生理周期が乱れて生理用ナプキンを手放せなくなり、着用しない日が1か月に1週間しかありませんでした。
かと思えば2、3か月こないことも…。

出血が止まらない 更年期だからと思ったら…子宮体がんだった
更年期だから…。
そう思っていたら、がんだった。
わずらうと子宮の全摘が標準治療の子宮体がん。
40代後半から増え始めますが、更年期と重なり、自覚症状が見過ごされるケースも見られます。
検査は受けたほうがいいの?
リスクが高いのはどんな人?
専門家に聞きました。
(ネットワーク報道部記者 金澤志江 午後LIVEニュースーン ディレクター 赤井麻衣子)
これって更年期だから?

ゆうこさん
「赤茶色いものがずっと出続けている状態で、それがいつ始まるかいつ終わるかも分からないので常に下着に生理用ナプキンをつけている状態でした。長年、定期検診で診てもらっている医師に『生理がおかしい』という話をしたのですが検査もなく『更年期だからね』と言われ、『更年期ってこういうことなんだ、自分にもそろそろ始まったんだな』というぐらいの認識しかなかったです」
え?子宮体がん?
その後、生理の時には血の塊が大量に出るようになり、ひどい貧血におそわれるようになっていました。
これまではなかったほどの重い生理痛も経験します。
去年夏、それまでの通っていたクリニックとは別の病院で検診を受けると、卵巣の腫れを指摘されます。
大学病院で詳しく調べると、卵巣や子宮内膜の異常が見つかります。
今後大きな病気につながるリスクも考えて、子宮と卵巣の摘出手術を行うことになりました。
手術の後、担当医から思いがけないことを聞かされます。
子宮体がんのステージIでした。
ゆうこさん
「子宮体がんだとは思っていなかったので『まさか』という感じで。医師の目の前で『え?』っていうふうに驚きました。『摘出した子宮の細胞の一部ががん化していました』という説明だったと思います」
転移はなく、現在は経過観察を続けるゆうこさん。
がんの存在に気付かず発見が遅れていたらと思うと、恐怖を感じるといいます。
同世代の女性には知識を持って病院を受診してほしいと話します。
ゆうこさん
「友達どうしの会話でも『ちょっと最近さ…』と体の不調について話すと『やっぱりお年頃だから』『更年期なんじゃないか』といったことばで片づけて安心をしてしまうことがあります」
「医師もですが私たち女性も更年期というフィルターをかけずに、やっぱり『おかしいな』『更年期と言われたけど検査もしていないし違うんじゃないかな』と感じたら違う医療機関に行って医師の意見を聞いてみることも大事なのかもしれないと思いました」
午後LIVE ニュースーン(6月14日午後5時台)
どんな症状?異変を感じたらどう対処すべき?

そもそも子宮体がんとは?
子宮のがんは2種類に分かれています。
子宮けい部にできる「子宮けいがん」と子宮体部にできる「子宮体がん」です。
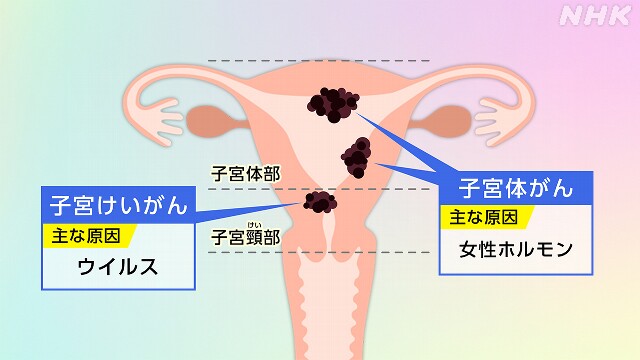
「子宮けいがん」は主な原因はウイルスですが、2年に1度の検診や予防のためのワクチン接種が国で推奨されています。
一方、「子宮体がん」は女性ホルモンが原因とされるケースが多く、「子宮けいがん」のワクチンのような特有の予防方法は確立されていません。
国立がん研究センターの統計では「子宮体がん」は2020年は1万7779人と子宮けいがんよりも7000人以上多くなっています。
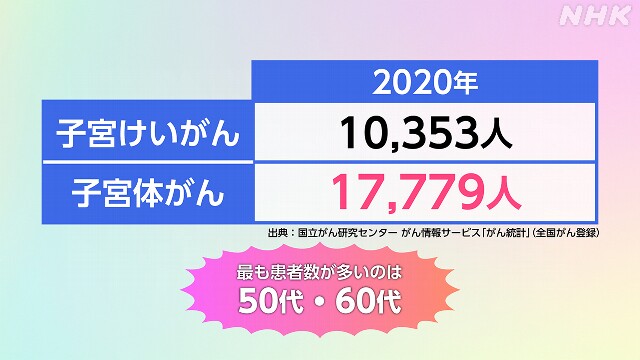
子宮体がんは不正出血の自覚症状があることも特徴で、患者の9割にみられたというデータもあります。
更年期との見極めは?
子宮体がんは、40代後半から増え始め、50代、60代でピークを迎えます。
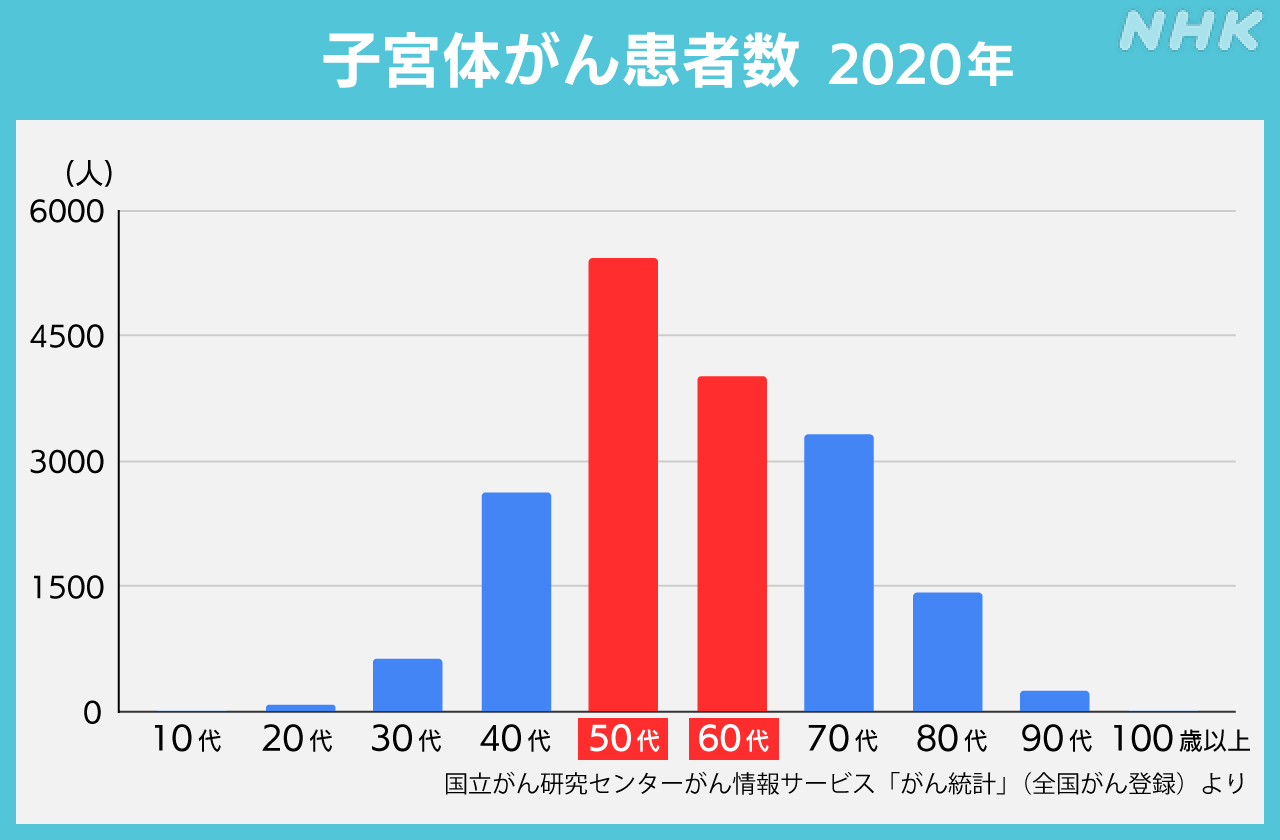
ちょうど更年期と重なる人も多く、さまざまな不調が起きる時期です。
子宮体がんは不正出血の自覚症状がみられるケースが多いとされていますが、女性の健康問題に詳しい東京医科歯科大学の寺内公一教授は、更年期の生理不順と不正出血を患者自身が見極めるのは難しいといいます。
異変に気付き早期に婦人科を受診することが大切だと指摘します。

東京医科歯科大学 寺内公一 教授
「通常の自分の月経周期とは異なる出血は不正出血と考えるしかないです。特に少量の出血であってもそれが持続的に続くという方は婦人科を受診して確認することが重要です」
「今は周期を記録するアプリもあり、記録をしていく中で明らかにこれまでと違うことに気付きやすくなると思うので、ぜひご自身の状態を把握してもらいたいです」
子宮体がんの検査は?
不正出血などの自覚症状がない場合、検査はどうすればいいのでしょうか?
子宮けいがんについては2年に1度の検診を国が定めていて、自治体も補助を行っていますが、子宮体がんについては定められていません。厚生労働省によると、無症状の人にも広く検査を行って死亡率が下がるというエビデンスがないからだといいます。
寺内教授は、子宮に器具を入れ、内膜の細胞を削り取って行われる子宮体がんの検査は体への負担が少なくないとしていて、出血や感染などのリスクもあることから無症状の場合は推奨されていないと指摘します。
一方で不安に思う人は、エコー検査を受けるという方法もあるといいます。
寺内教授
「例えば子宮けいがん検診の際に、オプションとしてエコー検査をつけてみる。子宮内膜が厚くなっている、即、子宮体がんというわけではありませんが、そこで異常が見つかって病気の発見につながることもあります」
リスクが高い人は?
子宮体がんのリスクが高い人についても聞きました。
寺内教授によると、肥満や高血圧といった生活習慣病と関係することが知られているほか、妊娠・出産の経験がないことも関連するといいます。
子宮体がんの原因の多くは女性ホルモンが関係しています。
妊娠・出産の期間は生理がとまり、子宮内膜が増殖して剥がれ落ちるというサイクルが停止することになります。
しかし、妊娠・出産の期間がないと、休まずホルモンに刺激され続け、増殖が繰り返されることが1つのリスクになると考えられているということです。
また、若い世代でも、子宮体がんになる人もいます。
国立がん研究センターの2020年の統計では20代・30代合わせて、732人が報告されています。
「子供の顔見たかったな」29歳で子宮全摘 子宮体がん患者は…

なにより異変を感じたら、速やかに婦人科を受診して早期発見につなげることが大事です。
午後LIVE ニュースーン(6月14日午後5時台)
「子宮体がんを知ってほしい」どんな症状?異変を感じたらどう対処すべき?
午後LIVE ニュースーン(6月14日午後5時台)
