救える命が救えない 救急医療のひっ迫 過去最悪に

「救急車に乗った以上は助けてもらえると考えていました」
先日、76歳の夫を急性心筋梗塞で亡くした女性のことばです。
夫はいったん救急車に乗ったものの受け入れ先の病院が見つからず、自宅に戻って息を引き取りました。
救える命が救えない。
そんなかつてない危機がコロナ禍の救急医療に起きています。
(社会部記者 黒川あゆみ)
先日、76歳の夫を急性心筋梗塞で亡くした女性のことばです。
夫はいったん救急車に乗ったものの受け入れ先の病院が見つからず、自宅に戻って息を引き取りました。
救える命が救えない。
そんなかつてない危機がコロナ禍の救急医療に起きています。
(社会部記者 黒川あゆみ)
救急車の中で3時間 それでも…
2月上旬、東京都内の自宅にいた夫の血圧が低下し、意識がもうろうとした状態に陥りました。
訪問していた看護師が異変に気付き、救急車を呼びました。
救急隊は「心筋梗塞の可能性がある」と判断し、すぐに夫を救急車に乗せました。
訪問していた看護師が異変に気付き、救急車を呼びました。
救急隊は「心筋梗塞の可能性がある」と判断し、すぐに夫を救急車に乗せました。

同乗した妻の目の前で、東京都以外の病院も含めて受け入れ先を探しましたが、およそ3時間たっても見つかりませんでした。
救急隊はかかりつけの在宅医に連絡したうえで、夫を自宅に連れ帰るしかありませんでした。
駆けつけた医師が酸素投与などを行いましたが、翌朝、夫は亡くなりました。
死因は急性心筋梗塞でした。
救急隊はかかりつけの在宅医に連絡したうえで、夫を自宅に連れ帰るしかありませんでした。
駆けつけた医師が酸素投与などを行いましたが、翌朝、夫は亡くなりました。
死因は急性心筋梗塞でした。
妻
「救急隊員は『ここもだめだ、あそこもだめだ』と言いながら一生懸命病院を探してくれて、どうしようもない状況だったとは思っています。
でも救急車に乗った以上は助けてもらえると考えていたので、こんなことになるとは夢にも思わず、がく然としました。コロナの感染が拡大していなければ、病院で治療を受けられて、もう少し長く生きて一緒に孫の成長を見守ることができたのかなと思うとコロナが憎いです」
「救急隊員は『ここもだめだ、あそこもだめだ』と言いながら一生懸命病院を探してくれて、どうしようもない状況だったとは思っています。
でも救急車に乗った以上は助けてもらえると考えていたので、こんなことになるとは夢にも思わず、がく然としました。コロナの感染が拡大していなければ、病院で治療を受けられて、もう少し長く生きて一緒に孫の成長を見守ることができたのかなと思うとコロナが憎いです」
“すぐに治療を受けていれば救えた可能性”
心筋梗塞は冬場に起きやすく、急性の場合は発症から2時間以内にカテーテル治療を行えば救命率が上がるとされています。
救急隊から連絡を受けて夫の治療にあたったクリニックは、すぐに病院で適切な治療を受けられていれば命を救えた可能性があったのではないかと指摘しています。
救急隊から連絡を受けて夫の治療にあたったクリニックは、すぐに病院で適切な治療を受けられていれば命を救えた可能性があったのではないかと指摘しています。

ひなた在宅クリニック山王 田代和馬院長
「救急車を呼んでから2時間くらいは比較的、容体は悪くなかったが、3時間たったころには悪化していたと聞いています。通常、急性心筋梗塞の患者は、緊急の治療が必要なので搬送先が決まらないという話を聞いて『まさか』という気持ちでした。一刻を争う状況なのに病院で治療さえ受けられないのは危機的な状況です」
「救急車を呼んでから2時間くらいは比較的、容体は悪くなかったが、3時間たったころには悪化していたと聞いています。通常、急性心筋梗塞の患者は、緊急の治療が必要なので搬送先が決まらないという話を聞いて『まさか』という気持ちでした。一刻を争う状況なのに病院で治療さえ受けられないのは危機的な状況です」
“救急搬送が困難”全国でも
すぐに救急搬送ができない。
そんな事態が今、全国で相次いでいます。
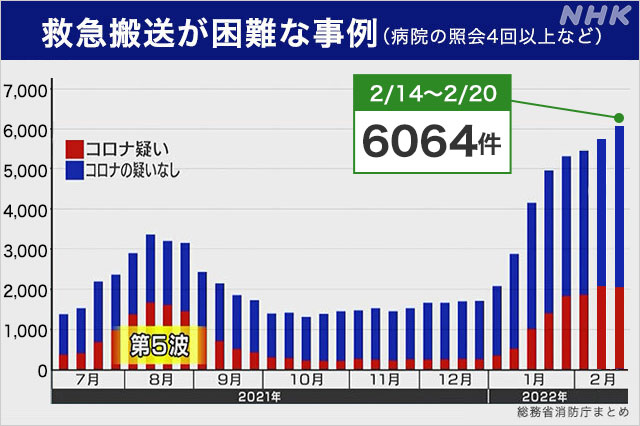
総務省消防庁は、搬送先が決まるまでに救急隊が病院に4回以上照会し、かつ救急隊が現場に30分以上滞在したケースを「搬送困難事例」とし、全国52の消防機関から報告を受けて取りまとめています。
2月20日までの1週間では6064件。
6週連続で過去最多を更新しました。
そんな事態が今、全国で相次いでいます。
総務省消防庁は、搬送先が決まるまでに救急隊が病院に4回以上照会し、かつ救急隊が現場に30分以上滞在したケースを「搬送困難事例」とし、全国52の消防機関から報告を受けて取りまとめています。
2月20日までの1週間では6064件。
6週連続で過去最多を更新しました。
これまでは、どうにか患者を受け入れてきた医療機関でも限界に近づいています。
東京 府中市で心臓や大動脈の治療などを専門に行っている榊原記念病院には、新型コロナの感染が拡大し始めた1月以降、地元で受け入れ先が見つからなかった救急患者などが相次いで運び込まれるようになりました。
東京 府中市で心臓や大動脈の治療などを専門に行っている榊原記念病院には、新型コロナの感染が拡大し始めた1月以降、地元で受け入れ先が見つからなかった救急患者などが相次いで運び込まれるようになりました。

急性心筋梗塞を起こして、およそ20キロ離れた東京 町田市から1時間半以上かけて搬送されてきた患者。
太ももの動脈が閉塞(へいそく)して数時間で足がえ死するおそれがあるのに、7か所の病院から受け入れができないと言われ、およそ70キロ離れた山梨県から2時間近くかけて運び込まれてきた患者。
救急隊が77回電話をかけても受け入れ先が見つからなかった心不全の患者など、緊急の治療が必要でも搬送先がすぐに見つからず、この病院にたどりついた患者は、カルテの記録が残っているだけで20人以上に上っています。
太ももの動脈が閉塞(へいそく)して数時間で足がえ死するおそれがあるのに、7か所の病院から受け入れができないと言われ、およそ70キロ離れた山梨県から2時間近くかけて運び込まれてきた患者。
救急隊が77回電話をかけても受け入れ先が見つからなかった心不全の患者など、緊急の治療が必要でも搬送先がすぐに見つからず、この病院にたどりついた患者は、カルテの記録が残っているだけで20人以上に上っています。
入院患者を受け入れられる病床は、医療スタッフの配置上、最大で260床ですが、2月上旬には、一時99%が埋まりました。
その後も病床のひっ迫は続いていて、このままでは受け入れを断らなくてはならないおそれも出てきています。
その後も病床のひっ迫は続いていて、このままでは受け入れを断らなくてはならないおそれも出てきています。

榊原記念病院 磯部光章院長
「これまでの第5波などに比べて救急医療が桁違いにひっ迫していると感じています。救急医療を守るために幅広く患者を受け入れてきましたが、限界に近づきつつあると非常に危機感を強めています。
このままでは治療のタイミングを逃してしまうケースも出かねないし、すでに出ているかもしれません」
「これまでの第5波などに比べて救急医療が桁違いにひっ迫していると感じています。救急医療を守るために幅広く患者を受け入れてきましたが、限界に近づきつつあると非常に危機感を強めています。
このままでは治療のタイミングを逃してしまうケースも出かねないし、すでに出ているかもしれません」
コロナ病床が増えた陰で
なぜ、これほど救急医療がひっ迫しているのか。
心疾患の救急患者に対応している東京都内の73の病院でつくるネットワークを取材すると、その理由が見えてきました。
加盟する病院の一部で、受け入れができる救急患者の人数が通常より減っているというのです。
心疾患の救急患者に対応している東京都内の73の病院でつくるネットワークを取材すると、その理由が見えてきました。
加盟する病院の一部で、受け入れができる救急患者の人数が通常より減っているというのです。

東京都CCUネットワーク 高山守正会長(榊原記念病院 特任副院長)
「心臓の専門病院でも、行政からの要請でコロナ病床を確保している施設もあります。専門病院では、以前より多くの患者を引き受けてきましたが、今は綱渡りの状態だと感じています」
「心臓の専門病院でも、行政からの要請でコロナ病床を確保している施設もあります。専門病院では、以前より多くの患者を引き受けてきましたが、今は綱渡りの状態だと感じています」
厚生労働省は、去年の第5波で入院できない患者が相次いだことを受け、都道府県にコロナ患者の病床を増やすよう要望しました。
これを受けて、ネットワークに加盟するおよそ20の病院が、通常は心臓の集中治療に使っていた病床の一部をコロナの重症患者の病床に転換し、以前ほど心疾患の患者を受け入れられなくなっているということです。
救急医療のひっ迫を受け、厚生労働省は、ことし1月、コロナ病床が空いていれば一般の救急患者を受け入れることができると改めて都道府県に周知しました。
これについて、ネットワークの高山会長は「不可能ではないが、コロナの感染者とそうでない患者の居場所を分ける必要があるため、感染予防の面からは容易ではない」としています。
厚生労働省の担当者も「コロナ病床で一般の救急患者を受け入れるのが困難だという声は多く聞かれ、難しさを感じている。ひっ迫を解消する特効薬はなく、あらゆるアプローチをとっていくしかない」としています。
これを受けて、ネットワークに加盟するおよそ20の病院が、通常は心臓の集中治療に使っていた病床の一部をコロナの重症患者の病床に転換し、以前ほど心疾患の患者を受け入れられなくなっているということです。
救急医療のひっ迫を受け、厚生労働省は、ことし1月、コロナ病床が空いていれば一般の救急患者を受け入れることができると改めて都道府県に周知しました。
これについて、ネットワークの高山会長は「不可能ではないが、コロナの感染者とそうでない患者の居場所を分ける必要があるため、感染予防の面からは容易ではない」としています。
厚生労働省の担当者も「コロナ病床で一般の救急患者を受け入れるのが困難だという声は多く聞かれ、難しさを感じている。ひっ迫を解消する特効薬はなく、あらゆるアプローチをとっていくしかない」としています。
出勤できない医療スタッフたち
救急医療がひっ迫しているもう1つの理由も分かってきました。
心筋梗塞と同様、冬に救急患者が増加する脳卒中の患者について、学会が1月時点の各地の病院での受け入れ状況を調べました。
高度治療が可能な施設として認定している病院のなかで「受け入れを制限した日がある」と回答した施設は、これまで調べることができたうちの2割を超えていました。
医療スタッフが感染したり濃厚接触者になったりして出勤できないケースが相次いでいたということです。
心筋梗塞と同様、冬に救急患者が増加する脳卒中の患者について、学会が1月時点の各地の病院での受け入れ状況を調べました。
高度治療が可能な施設として認定している病院のなかで「受け入れを制限した日がある」と回答した施設は、これまで調べることができたうちの2割を超えていました。
医療スタッフが感染したり濃厚接触者になったりして出勤できないケースが相次いでいたということです。

日本脳卒中学会 平野照之理事
「オミクロン株によってこれまでにないほど医療スタッフの身近に感染が広がっています。その結果、今までの救急搬送のあり方が根本的に維持できない状況にすでになっています。
私たちの手の届くところに来てくれた患者には全力を尽くしていますが、そうした方々は、たまたまそのときベッドが空いてスムーズに搬送されてきた患者です。今の救急医療や消防のひっ迫の状況を見ると、病院までたどり着けていない方がいて通常だと救えた患者が救えないというようなケースも出ているかもしれません」
「オミクロン株によってこれまでにないほど医療スタッフの身近に感染が広がっています。その結果、今までの救急搬送のあり方が根本的に維持できない状況にすでになっています。
私たちの手の届くところに来てくれた患者には全力を尽くしていますが、そうした方々は、たまたまそのときベッドが空いてスムーズに搬送されてきた患者です。今の救急医療や消防のひっ迫の状況を見ると、病院までたどり着けていない方がいて通常だと救えた患者が救えないというようなケースも出ているかもしれません」
救急医療のひっ迫がすぐに解消することは期待できないという平野理事。
取材の最後に、患者などがみずから身を守ってほしいと訴えました。
取材の最後に、患者などがみずから身を守ってほしいと訴えました。
日本脳卒中学会 平野照之理事
「脳卒中は予防に取り組める部分もあります。生活習慣の改善を心がけて、持病がある方は治療をやめずにきちんと続けて予防に取り組んでほしいと思います。ほかの病気や交通事故も含めて今はスムーズに救急での治療が受けられる状況ではありません。どうか、ひとごとだと思わずに日頃から注意してもらいたいです」
「脳卒中は予防に取り組める部分もあります。生活習慣の改善を心がけて、持病がある方は治療をやめずにきちんと続けて予防に取り組んでほしいと思います。ほかの病気や交通事故も含めて今はスムーズに救急での治療が受けられる状況ではありません。どうか、ひとごとだと思わずに日頃から注意してもらいたいです」

社会部記者
黒川あゆみ
熊本局、福岡局を経て現職
主に社会保障・医療分野を取材
黒川あゆみ
熊本局、福岡局を経て現職
主に社会保障・医療分野を取材